Jesteś kobietą po 50 roku życia? Mimo, że nie masz żadnych niepokojących objawów ze strony piersi nadszedł już czas, żeby zrobić sobie pierwsze badanie mammograficzne. U kobiet w wieku 50-69 badanie to jest raz na dwa lata refundowane przez NFZ, jednak nie wszystkie ośrodki wykonują mammografię bezpłatnie. Lepiej wcześniej spytać się swojego lekarza pierwszego kontaktu lub ginekologa, gdzie warto udać się, żeby nie płacić. W Polsce istnieje również program wysyłania listownych zaproszeń na mammografię.
Obawy przed badaniem mammograficznym
Mimo takiego typu zachęcania kobiet do badań oraz nagłaśniania tematu przez media wiele pacjentek nie decyduje się na wykonanie badania mammograficznego. Czyżby wynikało to z lęku przed badaniem, niewiedzy, a może wiary, że takich ludzi jak ja nowotwory nie dotykają? W końcu zdrowo się odżywiam, ćwiczę itd. Pamiętajmy rak piersi jest jednym z najczęstszych nowotworów złośliwych wśród kobiet. Rocznie w Polsce z tego powodu umiera ok 5 tyś. pacjentek, a wcześnie wykryty nowotwór ten jest uleczalny. Dlatego jeśli same kobiety nie pomyślą o swoich piersiach nikt tego nie zrobi za nie. Przed każdym badaniem mammograficznym pacjentka powinna być dokładnie zbadana przez lekarza. Jedynym przeciwwskazaniem do tego typu badania jest ciąża. Wówczas alternatywę stanowi USG, gdzie nie mamy do czynienia z promieniowaniem rentgenowskim szkodliwym dla rozwoju płodu.
Jak przygotować się do mammografii?
Mammografia nie jest skomplikowaną procedurą. Od pacjentki wymaga się tylko zachowania higieny osobistej. W celu uniknięcia zafałszowanych wyników lepiej nie używać tuż przed badaniem żadnych kosmetyków, np. antyperspirantów czy talku. Mammografię najlepiej wykonywać po miesiączce, wtedy piersi są mniej napięte i procedura bardziej komfortowa. Badanie to nie powinno boleć, a jeśli pacjentka odczuwa jakiekolwiek dolegliwości powinna zgłosić to osobie przeprowadzającej badanie.
Jak wygląda mammografia?
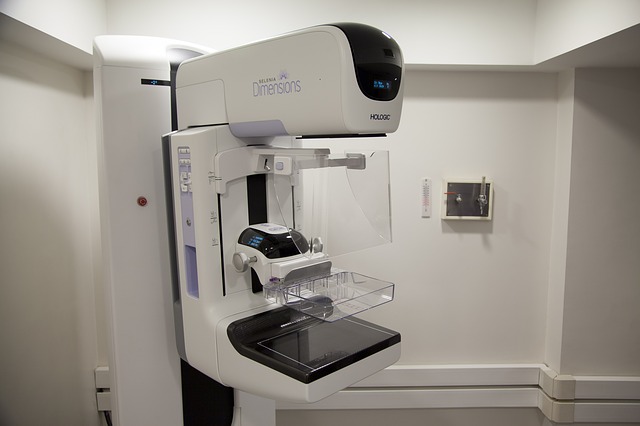
 Mammografia jest radiologiczną metodą badania piersi tzw. prześwietleniem gdzie obraz zapisywany jest na błonach rentgenowskich w postaci mammografu. Badanie mammograficzne wykonuje się w dwóch projekcjach i powinno dotyczyć każdej piersi osobno. Projekcję osiowa, czyli z góry na dół wykonuję się kładąc pierś na specjalnej płycie, a następnie jest ona dociskana z góry drugą płytą. Projekcja boczna polega na objęciu piersi przez płyty z boków. Moment dociskania sutków może być trochę nieprzyjemny, ale dzięki temu powstający obraz jest wiarygodny. Mammografia trwa zaledwie kilka minut.
Mammografia jest radiologiczną metodą badania piersi tzw. prześwietleniem gdzie obraz zapisywany jest na błonach rentgenowskich w postaci mammografu. Badanie mammograficzne wykonuje się w dwóch projekcjach i powinno dotyczyć każdej piersi osobno. Projekcję osiowa, czyli z góry na dół wykonuję się kładąc pierś na specjalnej płycie, a następnie jest ona dociskana z góry drugą płytą. Projekcja boczna polega na objęciu piersi przez płyty z boków. Moment dociskania sutków może być trochę nieprzyjemny, ale dzięki temu powstający obraz jest wiarygodny. Mammografia trwa zaledwie kilka minut.
Opis badania mammograficznego
Następnym krokiem jest opisanie zdjęć przez lekarza. Tkanka tłuszczowa daje nam obraz ciemny, natomiast zmiany nowotworowe, zwapnienia są jasne. Bardzo pomocne może być dla lekarza porównanie aktualnego zdjęcia z poprzednim badaniem. Dlatego warto zabrać ze sobą wcześniejsze wyniki. Specjaliści jednoznacznie wypowiadają się, że mammografia jest najlepszym badaniem wykrywającym objawy raka piersi. Potrafi ujawnić patologiczne struktury na kilka lat przed pojawieniem się objawów w postaci wyczuwalnego guzka, zmian w obrębie brodawki czy skóry. Poza tym badanie mammograficzne pozwala zdiagnozować nieprawidłowości nawet o wielkości 3-4 mm. Ze względu na strukturę piersi mammografia jest szczególnie przydatna u kobiet w wieku powyżej 50. roku życia, gdy przewagę w sutku stanowi tkanka tłuszczowa w porównaniu do tkanki gruczołowej. Dla młodych pacjentek lepszym badaniem jest ultrasonografia (USG).
Gdzie wykonać mammografię?
Idąc do restauracji zwykle wybieramy sprawdzone miejsca. Warto też o tym pomyśleć w przypadku wyboru miejsca, gdzie chcemy wykonać badanie mammograficzne. Jakość sprzętu może różnić się w poszczególnych ośrodkach, choć nie spełniający wymogów co do jakości nie powinien być w użyciu. Obecnie w niektórych ośrodkach można spotkać mammografy cyfrowe. Wtedy obraz odtwarzany jest na monitorze komputera. Charakteryzuje się wysoka rozdzielczością, można go obracać powiększać, zmieniać kontrast itd. Na interpretacje wyników może mieć również wpływ wykwalifikowanie i doświadczenie lekarza opisującego.
Wskazania do mammografii
Mammografia charakteryzuje się wysokim odsetkiem wykrywalności nowotworów i min. z tego powodu została uznana za badanie przesiewowe (skrining) w kierunku raka piersi. Komisja ekspertów UE zaleca skrining mammograficzny u pacjentek w wieku 50-69 lat co 2-3 lata. U kobiet w wieku 40-49 zawsze należy rozważyć takie badanie w przypadku występowania czynników ryzyka raka piersi, tj.:
•rak sutka w rodzinie,
•brak potomstwa,
•pierwszy poród po 30. roku życia.
Rak piersi po 69 roku życia
Co z kobietami po 69 roku życia? Czy one nie chorują na raka piersi? Pacjentki te jak najbardziej mogą zachorować na ten budzący przerażenie nowotwór. Jednak według statystyk i badań klinicznych ryzyko śmierci z powodu raka sutka jest niższe niż ryzyko zgonu z powodu innej choroby. Zaawansowany wiek nie zwalnia pacjentek z obserwacji swoich piersi i w przypadku jakichkolwiek objawów istnieje konieczność zgłoszenie się do lekarza. W takim przypadku może zaistnieć potrzeba zrobienia badania mammograficznego. Problem raka piersi może dotyczyć każdego. Nawet mężczyźni nie mogą czuć się bezpiecznie. Ok. 1% raków piersi dotyczy płci męskiej. Znane w mediach osoby nie wstydzą się mówić, że dzięki wczesnej diagnostyce wygrali z rakiem. Irena Santor, znana piosenkarka, dzięki wczesnemu wykryciu nowotworu i szybko podjętego leczenia dzisiaj może cieszyć się zdrowiem i spełniać zawodowo. Krystyna Kofta, artystka ze swoją choroba borykała się przez kilka lat. Temat ten stał się dla niej inspiracja do napisania książki. Można by wymienić długą listę znanych piosenkarek, aktorek, które przezwyciężyły raka sutka. Krokiem do zwycięstwa było wykonanie mammografii i szybkie postawienie rozpoznania.


 Długotrwały stres powoduje;
Długotrwały stres powoduje;
 1. Stres
1. Stres
 żywieniowych. Podstawowa zasada dobrej diety na trądzik to unikanie wysokoprzetworzonych produktów. Odstawiamy kolorowe, słodkie napoje, słone przekąski i żywność z długim terminem przydatności. Nie spożywamy również słodyczy, a w szczególności czekolady, gdyż cera trądzikowa za nią nie przepada. Należy ograniczyć też spożywanie smażonych potraw. Zwierzęce tłuszcze zastąpmy roślinnymi, czyli koniec ze smalcem, masłem – w zamian stosujemy oliwę z oliwek i margarynę. Tym samym rezygnujemy z wszelkiego rodzaju fast foodów. Spośród nabiału i produktów mlecznych powinniśmy wybierać te najchudsze. Sól i ostre przyprawy mogą powodować trądzik, dlatego warto zastąpić je świeżymi ziołami. Ponadto należy ograniczyć białe pieczywo i makarony pszenne. Lepiej wybierać pełnoziarniste produkty – ciemne pieczywo i makarony gryczane. Alkohol i papierosy także są szkodliwe, ponieważ w organizmie generują powstawanie dużych ilości wolnych rodników, które wywierają negatywny wpływ na skórę. Amerykański Komitet Lekarzy na rzecz Medycyny Odpowiedzialnej spróbował odpowiedzieć napytanie, czy to, co jemy, wpływa na pojawienie się trądziku. W tym celu dokonano dokładnego przeglądu literatury, z której wyodrębniono 21 badań obserwacyjnych i 6 badań klinicznych. Z badań wynikało, że spożywanie mleka krowiego może sprzyjać zaostrzaniu się trądziku. Jednak dowody na związek między tymi dwoma elementami były słabe. Inne badania wykazały, że ryzyko występowania trądziku jest związane z dietą bogatą w cukry złożone, szczególnie u osób z podatnym systemem hormonalnym. Tymczasem wpływ kwasów omega 3, antyoksydantów, cynku, witaminy A i błonnika na trądzik wciąż pozostaje niejasny. A dobre badania interwencyjne (doświadczenia) na ten temat są bardzo rzadkie. W rzeczywistości bowiem niezwykle rzadko testuje się różne diety na osobach dotkniętych trądzikiem. Mimo wszystko naukowcy z uniwersytetu w Chicago są zgodni, że nie można dłużej ignorować ewentualnego wpływu spożywanych pokarmów na ryzyko występowania trądziku, a dermatolodzy powinni wiedzieć, co mogą doradzić pacjentom w takiej sytuacji.
żywieniowych. Podstawowa zasada dobrej diety na trądzik to unikanie wysokoprzetworzonych produktów. Odstawiamy kolorowe, słodkie napoje, słone przekąski i żywność z długim terminem przydatności. Nie spożywamy również słodyczy, a w szczególności czekolady, gdyż cera trądzikowa za nią nie przepada. Należy ograniczyć też spożywanie smażonych potraw. Zwierzęce tłuszcze zastąpmy roślinnymi, czyli koniec ze smalcem, masłem – w zamian stosujemy oliwę z oliwek i margarynę. Tym samym rezygnujemy z wszelkiego rodzaju fast foodów. Spośród nabiału i produktów mlecznych powinniśmy wybierać te najchudsze. Sól i ostre przyprawy mogą powodować trądzik, dlatego warto zastąpić je świeżymi ziołami. Ponadto należy ograniczyć białe pieczywo i makarony pszenne. Lepiej wybierać pełnoziarniste produkty – ciemne pieczywo i makarony gryczane. Alkohol i papierosy także są szkodliwe, ponieważ w organizmie generują powstawanie dużych ilości wolnych rodników, które wywierają negatywny wpływ na skórę. Amerykański Komitet Lekarzy na rzecz Medycyny Odpowiedzialnej spróbował odpowiedzieć napytanie, czy to, co jemy, wpływa na pojawienie się trądziku. W tym celu dokonano dokładnego przeglądu literatury, z której wyodrębniono 21 badań obserwacyjnych i 6 badań klinicznych. Z badań wynikało, że spożywanie mleka krowiego może sprzyjać zaostrzaniu się trądziku. Jednak dowody na związek między tymi dwoma elementami były słabe. Inne badania wykazały, że ryzyko występowania trądziku jest związane z dietą bogatą w cukry złożone, szczególnie u osób z podatnym systemem hormonalnym. Tymczasem wpływ kwasów omega 3, antyoksydantów, cynku, witaminy A i błonnika na trądzik wciąż pozostaje niejasny. A dobre badania interwencyjne (doświadczenia) na ten temat są bardzo rzadkie. W rzeczywistości bowiem niezwykle rzadko testuje się różne diety na osobach dotkniętych trądzikiem. Mimo wszystko naukowcy z uniwersytetu w Chicago są zgodni, że nie można dłużej ignorować ewentualnego wpływu spożywanych pokarmów na ryzyko występowania trądziku, a dermatolodzy powinni wiedzieć, co mogą doradzić pacjentom w takiej sytuacji.
 •
•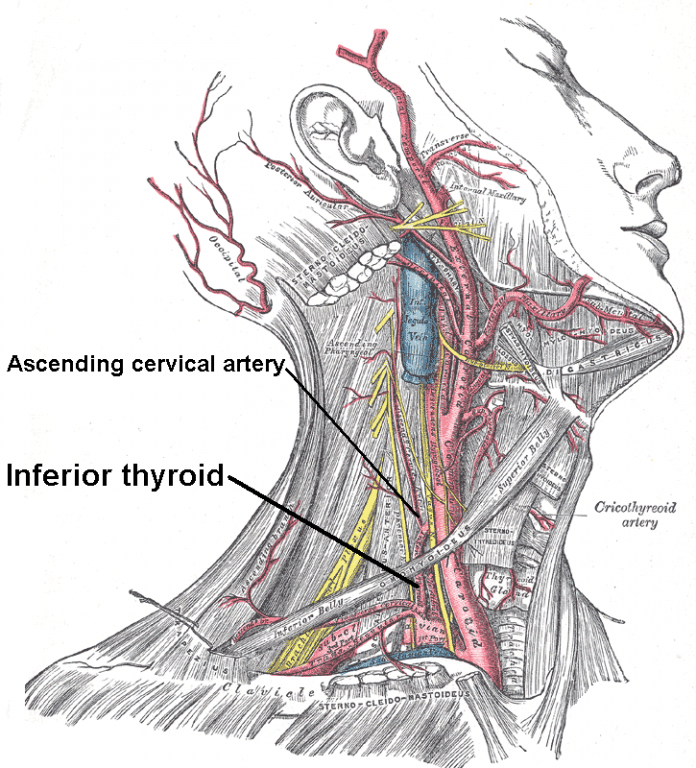
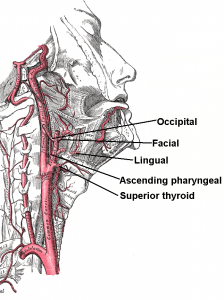 Tętnica szyjna wspólna to najsilniejsza tętnica szyi. Prawa rozpoczyna się w miejscu rozdwojenia pnia ramienno-głowowego, a lewa wychodzi z najwyższej części łuku aorty między pniem ramienno-głowowym a tętnicą podobojczykową lewą. W dolnej części szyi tętnice leżą po bokach tchawicy i przełyku, a w górnej po bokach krtani, gruczołu tarczowego i gardła. Górny odcinek tętnicy jest wyraźnie poszerzony i dlatego otrzymał nazwę zatoki tętnicy szyjnej. Na wysokości górnej części czwartego kręgu szyjnego tętnica dzieli się na tętnicę szyjną wewnętrzną oraz tętnicę szyjną zewnętrzną. W kącie podziału leży ciało przyzwojowe – kłębek szyjny.
Tętnica szyjna wspólna to najsilniejsza tętnica szyi. Prawa rozpoczyna się w miejscu rozdwojenia pnia ramienno-głowowego, a lewa wychodzi z najwyższej części łuku aorty między pniem ramienno-głowowym a tętnicą podobojczykową lewą. W dolnej części szyi tętnice leżą po bokach tchawicy i przełyku, a w górnej po bokach krtani, gruczołu tarczowego i gardła. Górny odcinek tętnicy jest wyraźnie poszerzony i dlatego otrzymał nazwę zatoki tętnicy szyjnej. Na wysokości górnej części czwartego kręgu szyjnego tętnica dzieli się na tętnicę szyjną wewnętrzną oraz tętnicę szyjną zewnętrzną. W kącie podziału leży ciało przyzwojowe – kłębek szyjny.
 Jonoforeza kosmetyczna to bardzo krótki zabieg i trwa zwykle około 10 minut, a jego efekt jest zależny od rodzaju użytych substancji, ich stężenia oraz przeznaczenia, a także od ilości wykonanych zabiegów jonoforezy (zwykle konieczna jest seria ok. 10-15 zabiegów).Samo działanie prądu ma również znaczenie – przyczynia się do powstawania dużej ilości ciepła w tkankach, poprawy krążenia, co ma odżywczy wpływ na komórki oraz działa przeciwzapalnie. W zależności od tego, jaka elektroda jest elektrodą czynną w czasie jonoforezy, możemy samym prądem działać na poprawę napięcia mięśni lub wpływać na stan skóry z rumieniem, suchą skórą, widocznymi porami. W kosmetyce wykorzystuje się najczęściej jony miedzi, wapnia i cynku. Jonoforezę można wykonać na wiele sposobów. Rozróżnia się jonoforezę labilną i stabilną, miejscową i ogólną. W kosmetyce najczęściej stosuje się jonoforezę labilną, czyli ruchomą, w trakcie której elektrody czynne i bierne zmieniają względem siebie położenie. W jonoforezie stabilnej, czyli nieruchomej, wykorzystuje się specjalną elektrodę, zwaną półmaską. Obie elektrody układa się na wcześniej przygotowanym podkładzie. Elektroda czynna ułożona jest na podkładzie zanurzonym w wodzie z dodatkiem leku, który wprowadza się do skóry, zaś elektroda bierna – w samej wodzie. Zabieg kosmetyczny wykonuje się w 10-20 seriach seansów, codziennie lub co drugi dzień. Natężenie prądu jest takie, że odczucia towarzyszące zabiegowi przypominają mrowienie. Jonoforeza w kosmetyce ma zastosowanie w leczeniu:
Jonoforeza kosmetyczna to bardzo krótki zabieg i trwa zwykle około 10 minut, a jego efekt jest zależny od rodzaju użytych substancji, ich stężenia oraz przeznaczenia, a także od ilości wykonanych zabiegów jonoforezy (zwykle konieczna jest seria ok. 10-15 zabiegów).Samo działanie prądu ma również znaczenie – przyczynia się do powstawania dużej ilości ciepła w tkankach, poprawy krążenia, co ma odżywczy wpływ na komórki oraz działa przeciwzapalnie. W zależności od tego, jaka elektroda jest elektrodą czynną w czasie jonoforezy, możemy samym prądem działać na poprawę napięcia mięśni lub wpływać na stan skóry z rumieniem, suchą skórą, widocznymi porami. W kosmetyce wykorzystuje się najczęściej jony miedzi, wapnia i cynku. Jonoforezę można wykonać na wiele sposobów. Rozróżnia się jonoforezę labilną i stabilną, miejscową i ogólną. W kosmetyce najczęściej stosuje się jonoforezę labilną, czyli ruchomą, w trakcie której elektrody czynne i bierne zmieniają względem siebie położenie. W jonoforezie stabilnej, czyli nieruchomej, wykorzystuje się specjalną elektrodę, zwaną półmaską. Obie elektrody układa się na wcześniej przygotowanym podkładzie. Elektroda czynna ułożona jest na podkładzie zanurzonym w wodzie z dodatkiem leku, który wprowadza się do skóry, zaś elektroda bierna – w samej wodzie. Zabieg kosmetyczny wykonuje się w 10-20 seriach seansów, codziennie lub co drugi dzień. Natężenie prądu jest takie, że odczucia towarzyszące zabiegowi przypominają mrowienie. Jonoforeza w kosmetyce ma zastosowanie w leczeniu:
 Osoby cierpiące na atopowe zapalenie skóry, bardzo często mają w rodzinie chorych na astmę, katar sienny czy inną formę alergii. Pewne predyspozycje do reakcji alergicznych są więc dziedziczone. Najnowsze badania mówią, że osoby z atopowym zapaleniem skóry rodzą się z trochę innymi właściwościami skóry niż inni. Są to zaburzenia bariery chroniącej naskórek – nie jest ona naturalnie chroniona tak, jak powinna. Co ciekawe, takie zaburzenie dotyka całej skóry, a nie tylko miejsc, gdzie pojawia się wysypka i świąd skóry atopowej. Przyczyną zaburzonej ochrony naskórka jest filagryna, a raczej jej nieprawidłowe działanie. Filagryna to białko, które odpowiada za działanie bariery ochronnej naskórka u zdrowych osób. U chorych na atopowe zapalenie skóry występuje mutacja genu odpowiadającego za „zakodowanie” w organizmie filagryny. Taka mutacja zwiększa także ryzyko wystąpienia innych chorób skóry (rybia łuska, inne rodzaje egzemy) i chorób alergicznych (astma oskrzelowa). Zaburzenia produkcji i działania filagryny w organizmie prowadzą do:
Osoby cierpiące na atopowe zapalenie skóry, bardzo często mają w rodzinie chorych na astmę, katar sienny czy inną formę alergii. Pewne predyspozycje do reakcji alergicznych są więc dziedziczone. Najnowsze badania mówią, że osoby z atopowym zapaleniem skóry rodzą się z trochę innymi właściwościami skóry niż inni. Są to zaburzenia bariery chroniącej naskórek – nie jest ona naturalnie chroniona tak, jak powinna. Co ciekawe, takie zaburzenie dotyka całej skóry, a nie tylko miejsc, gdzie pojawia się wysypka i świąd skóry atopowej. Przyczyną zaburzonej ochrony naskórka jest filagryna, a raczej jej nieprawidłowe działanie. Filagryna to białko, które odpowiada za działanie bariery ochronnej naskórka u zdrowych osób. U chorych na atopowe zapalenie skóry występuje mutacja genu odpowiadającego za „zakodowanie” w organizmie filagryny. Taka mutacja zwiększa także ryzyko wystąpienia innych chorób skóry (rybia łuska, inne rodzaje egzemy) i chorób alergicznych (astma oskrzelowa). Zaburzenia produkcji i działania filagryny w organizmie prowadzą do:
 Łojotok skóry twarzy jest schorzeniem wymagającym. Pojawienie się takich zmian na twarzy zwiększa prawdopodobieństwo rozprzestrzenienia się ich na całe ciało, dlatego tak ważna jest pielęgnacja – regularna, delikatna i wszechstronna. Przede wszystkim leczenie łojotoku twarzy warto rozpocząć od poznania osobistych przyczyn choroby. Warto wyregulować czynniki, które mogły zaważyć na wyglądzie cery w naszym wypadku. Bez względu na poziom witamin i minerałów dobrze jest zmienić swój sposób żywienia – cera tłusta dobrze zareaguje na witaminy A, B, C i E a także cynk. Kompleks witamin i składników sprzyjających skórze zawierają olejki, np. jojoba, które w naturalny sposób regulują produkcję łoju. W miejscowym leczeniu wyprysków stosuje się maści przeciwgrzybiczne jak Hascofungin. W poprawie kondycji skóry duże znaczenie ma cynk, dlatego zaleca się mycie skóry mydłem zawierającym 2% pirytionu cynku każdego dnia. Łuszczącą się skórę można zmiękczyć poprzez jej dokładne zmoczenie przed myciem, nałożenie środka nawilżającego po kąpieli, użycie kremu smołowego i pozostawienie go na skórze przez kilka godzin przed spłukaniem lub zastosowanie kremu zawierającego kwas salicylowy i siarkę. Cerę łojotokową dobrze wysuszają zioła. Tonik ziołowy do cery tłustej delikatnie wysuszy skórę. Jeżeli stan zapalny rozszerza się, to polecane są kąpiele ziołowe, np. z szałwii, rumianku, dziurawca, oregano (posiada działanie przeciwgrzybiczne). Stan cery tłustej pogarszają cukry i używki, dlatego najlepiej jest powstrzymywać się od jedzenia słodyczy, zakwaszania organizmu węglowodanami i zanieczyszczania go papierosami i alkoholem. Główną metodą leczenia łojotoku jest zapanowanie nad produkcją sebum wydzielanego przez gruczoły łojowe. Dlatego należy leczyć łojotok skóry twarzy, ale z umiarem. Dobrze jest nie podrażniać skóry i wszystkie kuracje stosować ostrożnie obserwując długofalowe reakcje naszej cery. Wbrew pozorom skóra tłusta może okazać się wysuszona, dlatego podstawą pielęgnacji powinien być krem nawilżający. Nawilżenie a natłuszczenie skóry to dwie różne cechy, których nie należy ze sobą mylić. Poprawę wyglądu skóry tłustej, przywrócenie świeżego, zdrowego wyglądu, zmniejszenie rozszerzonych porów, ograniczenie świecenia skóry, wygładzenie, likwidację zmian zaskórnikowych można uzyskać poprzez odpowiednią, systematyczną codzienną pielęgnację skóry, regularne zastosowanie zabiegów ograniczających czynność gruczołów łojowych, odblokowujących ujścia gruczołów łojowych, zmniejszających grubość warstwy rogowej naskórka, poprawę unaczynienia skóry, oraz terapii przywracających równowagę wodną (nawilżających) skóry w przypadku jej odwodnienia i wysuszenia.
Łojotok skóry twarzy jest schorzeniem wymagającym. Pojawienie się takich zmian na twarzy zwiększa prawdopodobieństwo rozprzestrzenienia się ich na całe ciało, dlatego tak ważna jest pielęgnacja – regularna, delikatna i wszechstronna. Przede wszystkim leczenie łojotoku twarzy warto rozpocząć od poznania osobistych przyczyn choroby. Warto wyregulować czynniki, które mogły zaważyć na wyglądzie cery w naszym wypadku. Bez względu na poziom witamin i minerałów dobrze jest zmienić swój sposób żywienia – cera tłusta dobrze zareaguje na witaminy A, B, C i E a także cynk. Kompleks witamin i składników sprzyjających skórze zawierają olejki, np. jojoba, które w naturalny sposób regulują produkcję łoju. W miejscowym leczeniu wyprysków stosuje się maści przeciwgrzybiczne jak Hascofungin. W poprawie kondycji skóry duże znaczenie ma cynk, dlatego zaleca się mycie skóry mydłem zawierającym 2% pirytionu cynku każdego dnia. Łuszczącą się skórę można zmiękczyć poprzez jej dokładne zmoczenie przed myciem, nałożenie środka nawilżającego po kąpieli, użycie kremu smołowego i pozostawienie go na skórze przez kilka godzin przed spłukaniem lub zastosowanie kremu zawierającego kwas salicylowy i siarkę. Cerę łojotokową dobrze wysuszają zioła. Tonik ziołowy do cery tłustej delikatnie wysuszy skórę. Jeżeli stan zapalny rozszerza się, to polecane są kąpiele ziołowe, np. z szałwii, rumianku, dziurawca, oregano (posiada działanie przeciwgrzybiczne). Stan cery tłustej pogarszają cukry i używki, dlatego najlepiej jest powstrzymywać się od jedzenia słodyczy, zakwaszania organizmu węglowodanami i zanieczyszczania go papierosami i alkoholem. Główną metodą leczenia łojotoku jest zapanowanie nad produkcją sebum wydzielanego przez gruczoły łojowe. Dlatego należy leczyć łojotok skóry twarzy, ale z umiarem. Dobrze jest nie podrażniać skóry i wszystkie kuracje stosować ostrożnie obserwując długofalowe reakcje naszej cery. Wbrew pozorom skóra tłusta może okazać się wysuszona, dlatego podstawą pielęgnacji powinien być krem nawilżający. Nawilżenie a natłuszczenie skóry to dwie różne cechy, których nie należy ze sobą mylić. Poprawę wyglądu skóry tłustej, przywrócenie świeżego, zdrowego wyglądu, zmniejszenie rozszerzonych porów, ograniczenie świecenia skóry, wygładzenie, likwidację zmian zaskórnikowych można uzyskać poprzez odpowiednią, systematyczną codzienną pielęgnację skóry, regularne zastosowanie zabiegów ograniczających czynność gruczołów łojowych, odblokowujących ujścia gruczołów łojowych, zmniejszających grubość warstwy rogowej naskórka, poprawę unaczynienia skóry, oraz terapii przywracających równowagę wodną (nawilżających) skóry w przypadku jej odwodnienia i wysuszenia.
 Mężczyznę pobudza sam widok ciała partnerki lub jej dotyk. Penis sztywnieje, unosi się nad kość łonową, napletek odsłania żołądź, która powiększa się i ciemnieje. Następuje erekcja. W zależności od pobudzania może utrzymywać się długo na tym samym poziomie lub zmniejszać się i zwiększać. Na klatce piersiowej i w dole brzucha zwykle pojawia się rumieniec, który stopniowo obejmuje szyję i twarz. Dochodzi do wytrysku. Wypływ spermy sprawia, że cewka moczowa i zwieracze odbytu kurczą się rytmicznie. Po szczytowaniu członek wiotczeje, mężczyznę ogarnia senność. Niebawem jednak może być gotów do kolejnego aktu, choć wydarzenia rzadko mają tak idealny przebieg.
Mężczyznę pobudza sam widok ciała partnerki lub jej dotyk. Penis sztywnieje, unosi się nad kość łonową, napletek odsłania żołądź, która powiększa się i ciemnieje. Następuje erekcja. W zależności od pobudzania może utrzymywać się długo na tym samym poziomie lub zmniejszać się i zwiększać. Na klatce piersiowej i w dole brzucha zwykle pojawia się rumieniec, który stopniowo obejmuje szyję i twarz. Dochodzi do wytrysku. Wypływ spermy sprawia, że cewka moczowa i zwieracze odbytu kurczą się rytmicznie. Po szczytowaniu członek wiotczeje, mężczyznę ogarnia senność. Niebawem jednak może być gotów do kolejnego aktu, choć wydarzenia rzadko mają tak idealny przebieg.